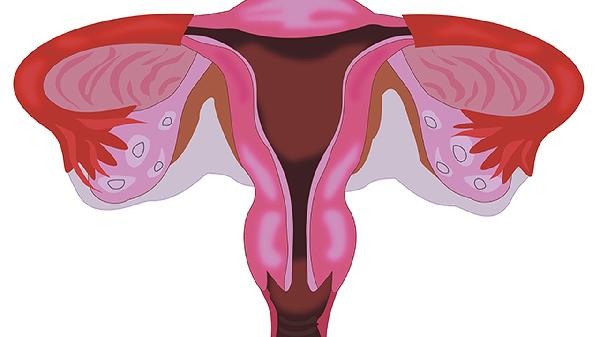
宮頸癌篩查通常建議在性活躍后、HPV感染高風險期、異常陰道出血、長期激素治療及免疫功能低下等情況下進行。主要篩查對象包括有性生活的女性、HPV持續感染者、宮頸病變史患者、免疫功能缺陷者及長期口服避孕藥人群。

1. 性活躍后
初次性生活后3年內應開始定期篩查。性行為會顯著增加人乳頭瘤病毒感染風險,該病毒是宮頸癌的主要致病因素。建議21歲以上或有3年以上性生活的女性每3年進行一次宮頸細胞學檢查,30歲以上可聯合HPV檢測將間隔延長至5年。
2. HPV感染高風險
存在多個性伴侶、早年性行為、性傳播疾病史等HPV感染高危因素時需加強篩查。持續高危型HPV感染會導致宮頸上皮內瘤變,16型和18型HPV感染尤其需要密切監測。這類人群可能需要縮短篩查間隔至6-12個月。
3. 異常陰道出血
接觸性出血、絕經后出血或月經周期紊亂可能提示宮頸病變。非經期出血常與宮頸上皮內瘤變二至三級相關,需立即進行陰道鏡活檢。異常分泌物伴隨出血時,應排除宮頸浸潤癌可能。

4. 長期激素治療
連續使用口服避孕藥超過5年會使宮頸癌風險增加。外源性雌激素可能改變宮頸粘液屏障功能,促進HPV病毒整合宿主DNA。此類女性建議維持每年1次的篩查頻率直至停藥后10年。
5. 免疫功能低下
艾滋病患者、器官移植后服用免疫抑制劑等人群需每6個月篩查。免疫缺陷狀態會加速HPV感染向癌前病變轉化,這類人群宮頸癌發病率是普通人群的5-10倍。造血干細胞移植患者還應進行移植前基線篩查。
日常保持單一性伴侶、接種HPV疫苗、避免吸煙可降低篩查需求。篩查期間應避開月經期,檢查前24小時避免陰道灌洗或用藥。65歲以上連續3次篩查陰性且無CIN2以上病變史者可終止篩查,但全子宮切除術后仍保留宮頸者需繼續監測。發現ASC-US以上異常結果時,應及時轉診陰道鏡檢查。